Lorsqu’une personne ne peut plus s’alimenter par la bouche, des solutions médicales existent pour lui apporter les calories, les protéines et les micronutriments nécessaires. Parmi ces solutions, on distingue principalement la nutrition entérale via une sonde et la nutrition parentérale par voie intraveineuse, chacune avec ses indications et ses contraintes.
Ces techniques ne remplacent pas la relation au repas, mais elles visent à préserver l’état nutritif, la force musculaire et la cicatrisation, tout en évitant la déshydratation. Le choix entre l’une ou l’autre dépend du fonctionnement du tube digestif, de l’état général et des objectifs de soin.
Sommaire
Qu’est-ce que la nutrition entérale et parentérale
La nutrition entérale consiste à administrer des préparations nutritives directement dans l’estomac ou l’intestin via une sonde nasogastrique, une gastrostomie ou une jéjunostomie. L’objectif est de profiter de la digestion physiologique lorsque le tractus digestif est fonctionnel, même si l’alimentation orale est impossible ou insuffisante.
La nutrition parentérale délivre des nutriments par voie intraveineuse, généralement via un cathéter central, et contourne complètement le tube digestif. Elle est réservée aux situations où la nutrition entérale est impossible, dangereuse ou inefficace.

Indications et modalités
Les indications reposent sur l’évaluation clinique, les examens complémentaires et les objectifs thérapeutiques. On privilégie la voie entérale dès que le tube digestif peut fonctionner de façon sécurisée.
- Problèmes de déglutition : AVC, sclérose, cancers cervicofaciaux.
- Insuffisance d’apport : anorexie liée à une maladie chronique, cachexie cancéreuse.
- Tractus non utilisable : occlusion intestinale haute, fistules complexes, syndrome du grêle court (indication fréquente pour la nutrition parentérale).
Avantages
La nutrition entérale maintient la trophicité intestinale, stimule la barrière muqueuse et limite la translocation bactérienne. Elle est souvent plus simple à mettre en place, moins coûteuse et associée à moins de complications infectieuses majeures que la nutrition parentérale.
La nutrition parentérale, quant à elle, permet un contrôle précis des apports en énergie, protéines, électrolytes et micronutriments, et peut être vitale lorsque l’intestin ne peut pas être utilisé. Elle offre une solution quand la durée prévue de soutien nutritionnel est courte mais cruciale pour la survie ou la récupération postopératoire.
Inconvénients
Les complications possibles incluent des infections, des problèmes mécaniques liés aux sondes ou cathéters, et des désordres métaboliques. Le confort et la qualité de vie peuvent être affectés, surtout lorsque l’alimentation artificielle devient chronique.
La surveillance nécessite une équipe formée : diététicien, infirmier, médecin et parfois chirurgien, afin d’ajuster le régime, prévenir les complications et décider du sevrage ou de la transition vers l’alimentation orale.
| Caractéristique | Nutrition entérale | Nutrition parentérale |
|---|---|---|
| Voie | Tube digestif (sonde) | Voie veineuse (cathéter central) |
| Indications clés | Déglutition altérée, malnutrition | Intestin non utilisable, occlusion, grêle court |
| Risques principaux | Aspiration, obstruction de sonde | Infection cathétaire, complications métaboliques |
| Avantages | Préserve la fonction intestinale | Permet un apport nutritionnel complet |
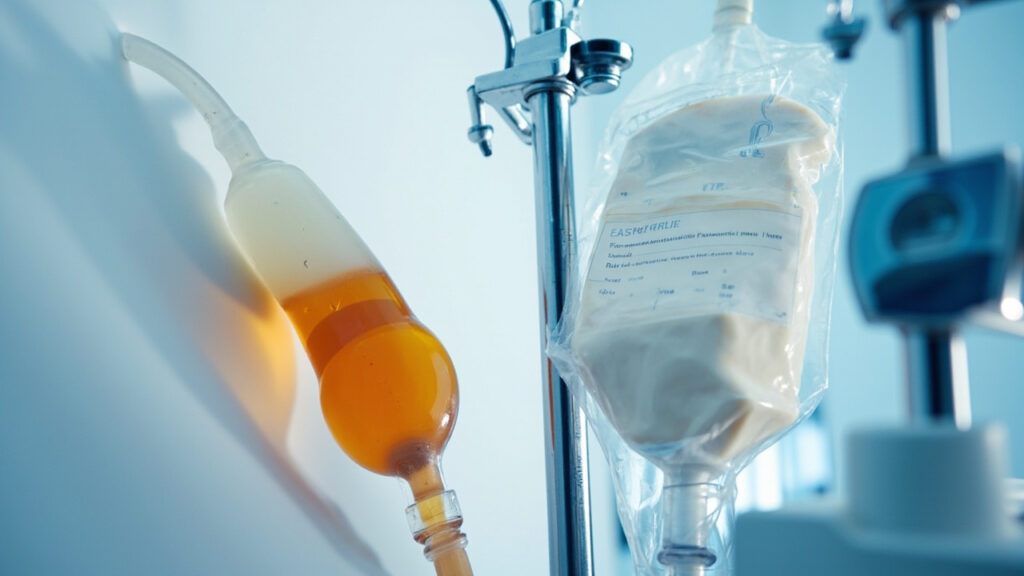

- Set de perfusion stérile easyFLOW IS, usage unique, sans latex, stérilisé EO. SANS DEHP
- Chambre compte-gouttes flexible (4,5 cm), précision 20 gouttes = 1 ml ± 0,1 ml.
- Dispositif de perçage bidirectionnel avec entrée d’air filtrée (clapet bleu).
Gestion pratique et surveillance
La pose d’une sonde ou d’un cathéter nécessite une évaluation des risques et un consentement éclairé. Des protocoles standardisés minimisent les complications : asepsie, fixation correcte, contrôles radiologiques quand nécessaire et formation du personnel.
La surveillance quotidienne porte sur le poids, l’apport hydrique, le bilan ionique et la glycémie. Des bilans sanguins réguliers évaluent les électrolytes, le bilan lipidique et les éléments trace pour adapter les formulations.
| Paramètre | Valeur indicatrice |
|---|---|
| Apport énergétique cible | 25–30 kcal/kg/j selon l’état métabolique |
| Protéines | 1,2–2,0 g/kg/j en fonction des besoins |
| Taux d’infection (cathéter) | Estimation 1–5 % selon les séries et la durée |
Fait clé : privilégier la nutrition entérale quand le tube digestif le permet réduit globalement les complications infectieuses et préserve la physiologie intestinale.
Quand envisager l’arrêt ou le changement de mode d’alimentation
Le sevrage s’envisage dès que la déglutition et l’apport oral couvrent au moins les besoins énergétiques et protéiques. Une transition graduée limite les risques de dénutrition ou de syndrome de renutrition.
La décision d’interrompre une nutrition parentérale chronique repose sur l’évaluation des bénéfices à long terme, de la tolérance et des souhaits du patient. Les équipes pluridisciplinaires discutent régulièrement de ces décisions pour adapter la stratégie.
- Critères de transition : capacité à avaler, prise orale > 60–75 % des besoins.
- Indicateurs d’arrêt parentéral : fonctionnement intestinal retrouvé et stabilité métabolique.
Bilan pratique
La nutrition entérale et la nutrition parentérale sont des outils complémentaires de la prise en charge médicale. Elles sauvent des vies, préviennent la malnutrition et favorisent la récupération quand elles sont correctement indiquées et surveillées.
Les équipes soignantes doivent peser les bénéfices et les risques, informer le patient et sa famille, et adapter la stratégie au fil du temps. En pratique, la préférence va à la voie la plus physiologique compatible avec la situation clinique.
FAQ
La nutrition entérale passe par le tube digestif via une sonde ou une gastrostomie et préserve la fonction intestinale. La nutrition parentérale délivre les nutriments par voie veineuse, contourne l’intestin et s’utilise quand l’entérologie est impossible ou inefficace.
La nutrition parentérale s’indique lorsque l’intestin ne peut pas être utilisé : occlusion haute, fistules digestives complexes, syndrome du grêle court ou échec de la nutrition entérale malgré des tentatives sécurisées.
Les risques incluent infections (notamment liées au cathéter), complications mécaniques (obstruction de sonde, déplacement), troubles métaboliques et le risque d’aspiration pour l’entérale. Une surveillance médicale et des protocoles aseptiques réduisent ces complications.
La transition est progressive : on reprend l’alimentation orale dès que la déglutition est suffisante et couvre 60–75 % des besoins. Le sevrage se fait par étapes sous surveillance clinique et biologique pour éviter la dénutrition et le syndrome de renutrition.






